Die Leber vor Entzündung schützen
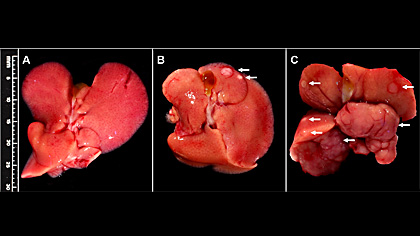
Hepatitis, die Entzündung der Leber, kann von verschiedensten Faktoren ausgelöst werden: Neben dem übermässigen, chronischen Alkoholkonsum, chronischen Drogenmissbrauch oder Pilzgiften, ist die Infektion durch Viren, die häufigste Ursache für Hepatitis beim Menschen.
Weltweit leiden über 600 Millionen Menschen an einer Infektion durch Hepatitis B oder C-Viren. Die chronische Entzündung der Leber kann zu Leberkrebs führen, der auch hepatozelluläres Karzinom genannt wird. Es ist der häufigste Leberkrebs des Menschen und führt zu etwa 500.000 Todesfällen jährlich. Die hepatozelluäre Karzinome nehmen in den letzten Jahren vor allem in den Industriestaaten Europas und der USA zu.
«Mehr als die Hälfte aller Leberkarzinom-Patienten hatten zuvor eine chronische Virushepatitis», erklärt UZH-Forscher Mathias Heikenwälder. Der Mikrobiologe hat nun nach fünfjähriger intensiver Forschung herausgefunden, wie die entzündlichen Vorgänge in der Leber gestoppt werden können und wie die Leberkarzinogenese in einem Mausmodell eingedämmt werden kann.

- Dr. Mathias Heikenwälder (rechts) und sein Team: Von links nach rechts: Monika Wolf, (Ph.D. Studentin), Dr. Johannes Haybaeck (MD. Ph.D. Student; Pathologe), Birgit Riepl (medizinische Technikerin), Gitta Seleznik (Ph.D. Studentin), Timo Böge (Masterstudent, nicht auf dem Bild).
Heikenwälder und seine Gruppe stützten sich bei ihrer Forschung auf eine amerikanische Studie und eigene Versuche, in denen Lebergewebe von virusinfizierten Patienten untersucht wurden. In deren Lebern konnte eine durchwegs erhöhte Konzentration der Zytokine Lymphotoxin α oder β nachgewiesen werden. Unklar war bis anhin, ob dieser Anstieg an der Entstehung der chronischen Entzündung und des Leberkrebses kausal beteiligt war oder ob der beobachtete Anstieg deren Folge war.
Die Lymphotoxin-Maus
Heikenwälder untersuchte im folgenden Mäuse, deren Leberzellen durch eine genetische Modifikation des Erbgutes, grosse Mengen an Lymphotoxin produzierten. Das Lymphotoxin bewirkte eine Leberentzündung, die sich später zum Leberkrebs entwickelte. Dass es sich tatsächlich um Krebs handelte, wiesen Heikenwälder und sein Team einerseits mittels zytologischer Methoden nach, andererseits mit dem Nachweis veränderter Chromosomen in den Leberzellen. Zudem konnte er zeigen, dass die veränderten Leberzellen Metastasen bildeten, die sich innerhalb der Leber ausbreiteten.
Wird eine Leberzelle von Hepatitis B- oder C-Viren infiziert, wird diese dazu angeregt Botenstoffe zu produzieren, die eine Entzündung fördern. Dazu zählt die Produktion von Chemokinen, also Botenstoffen die Immunzellen anlocken, aber auch Zytokine, wie zum Beispiel Lymphotoxin, die bestimmte Signalwege anschalten.
Die B- und T-Lymphozyten des Immunsystems reagieren darauf, indem sie in die Leber einwandern und versuchen die Infektion zu unterbinden. Gleichzeitig geben auch sie Lymphotoxin ab, was wiederum in den Leberzellen die Produktion von entzündlichen Botenstoffen ankurbelt. Die Leberzellen reagieren zusätzlich mit einer vermehrten Produktion des Lymphotoxin-Rezeptors, was wiederum die Produktion des Lymphotoxins in der Leberzelle stimuliert.
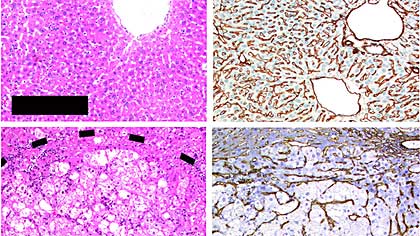
Dieser Kreislauf bewirkt die Erhöhung der Lymphotoxin-Konzentration, die Aktivierung des Lymphotoxin-Signalweges und Produktion anderer zytotoxischer Botenstoffe was zu einem Absterben von gesunden Leberzellen, chronischer Entzündung und auch Krebsentstehung führen kann.
Die weissen Blutkörperchen spielen mit
Kreuzungen mit genetisch modifizierten Mäusen ohne B- und T-Lymphozyten führten erstaunlicherweise nicht zur Ausbildung einer Leberentzündung und Leberkrebs. Ein Hinweis dafür, dass die weissen Blutkörperchen eine wichtige Rolle im Krankheitsverlauf spielen müssen.
Für das nächste Jahr möchte das Team klinische Versuche am Menschen mit einem Medikament durchführen, dass für andere entzündliche Erkrankungen im Menschen schon getestet wurde, und das den Signalweg des Lymphotoxin Rezeptors blockiert.
«Wir müssen schauen, ob durch die Blockade des Lympothoxin Rezeptors Entzündungen in der Leber zurückgehen und auch die virale Replikation unterbunden werden kann. Das wäre fantastisch.» Allerdings, so relativiert Heikenwälder, man könne nicht a priori erwarten, dass alle Erkenntnisse von der Maus auf den Menschen übertragbar seien.