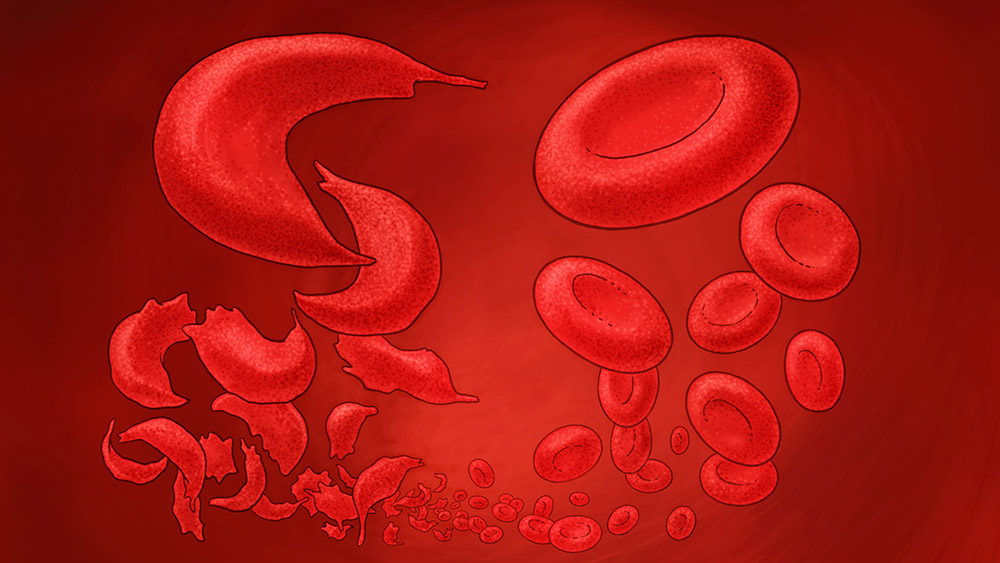
Verstopfte Blutbahnen
Manche Medikamente wirken nicht nur gegen die Krankheiten, für die sie ursprünglich gedacht waren. Das könnte bald auch auf das Anti-Alzheimermedikament Memantin zutreffen. Es wirkt auch gegen die Sichelzellanämie, wie das Team um UZH-Professor Max Gassmann entdeckt hat. Die Veterinärphysiologen haben zusammen mit Medizinern des Universitätsspitals Zürich bereits erste Patienten behandelt – mit Erfolg.
Sichelzellanämie? Vielleicht kennen Sie diese Krankheit aus dem Biologieunterricht. Sie ist ein klassisches Beispiel dafür, dass eine Gen-Mutation zwar krank machen, zugleich aber auch nützlich sein kann, was dazu führt, dass sie sich im Verlaufe der Evolution weiterverbreitet. Wer die Sichelzell-Mutation in seinen Genen trägt, dem kann der Malaria-Erreger Plasmodium weniger anhaben. Die Betroffenen sind nahezu resistent gegenüber der Tropenkrankheit.
Das Sichelzell-Gen findet sich dementsprechend vor allem bei Bewohnerinnen und Bewohnern aktueller oder ehemaliger Malariagebiete. In bestimmten Regionen Afrikas und Asiens tragen jeder und jede Zweite die Genmutation in sich. Weltweit sind 25 Millionen Menschen von der Krankheit betroffen – hauptsächlich in Afrika südlich der Sahara sowie in Asien, als Folge der Migration aber auch vermehrt in den USA und Europa. In der Schweiz gibt es schätzungsweise 220 Patienten, Tendenz steigend.
Aus runden Blutkörperchen werden Sicheln
Bei Sichelzellanämie-Patienten ist jenes Gen verändert, das die Erbinformation für den roten Blutfarbstoff Hämoglobin enthält. Die Folge: Das Hämoglobin kristallisiert, die normalerweise runden roten Blutkörperchen verformen sich zu Sicheln. Diese können verklumpen und zu Thrombosen führen. Zudem ist der Sauerstofftransport im Blut eingeschränkt und die Betroffenen leiden an einer Blutarmut (Anämie).
In entwickelten Ländern beträgt die Lebenserwartung Erkrankter 40 bis 60 Jahre. In Afrika erleben die Betroffenen meist nur einen Bruchteil davon: «50 bis 80 Prozent der Babys, die mit Sichelzellanämie geboren werden, sterben bevor sie fünf Jahre alt sind. Besonders gefährdet sind zudem Adoleszente und Schwangere», erklärt Max Gassmann. Er ist Direktor des Instituts für Veterinärphysiologie und des Zürcher Zentrums für Integrative Humanphysiologie (ZIHP) an der UZH. Sein Forschungsschwerpunkt: Sauerstoffmangel.
Zufällige Entdeckung
Auf das Thema Sichelzellanämie sind die Forschenden durch Zufall gestossen: Asya Makhro, damals Doktorandin bei Max Gassmann und seiner Kollegin Anna Bogdanova, testete, ob und wie der Neurotransmitter Glutamat Herzzellen schädigen kann. Glutamat stimuliert nämlich sogenannte NMDA-Rezeptoren auf den Herzzellen, was dem Herzen schaden kann. Das Herz transportiert dann weniger Blut und somit auch weniger Sauerstoff.
Die junge Forscherin machte ihre Untersuchungen an einer Ratte, die an einer Herz-Lungen-Maschine angeschlossen war. Im Kontroll-Setting verwendete sie zusätzlich ein paar Milligramm Memantin, um die Bindung des Glutamats an die NMDA-Rezeptoren zu verhindern. Als sie später das im Experiment verwendete Rattenblut zentrifugierte, zeigte sich ihr ein unerwartetes Bild: Im einen Reagenzgefäss schwammen Fragmente geplatzter Blutzellen obenauf. In der Lösung mit Memantinzugabe waren die roten Blutkörperchen dagegen intakt.
Im Übermass führt Glutamat über eine Bindung an NMDA-Rezeptoren also auch im Blut zu einer Schädigung von Zellen. Während Memantin vor dieser schützt. «Niemand hatte damit gerechnet, dass es auf den roten Blutkörperchen überhaupt NMDA-Rezeptoren gibt. Man kannte sie damals nur bei Nerven- und Herzzellen», sagt Max Gassmann. «Wir haben daraufhin versucht, die Rezeptoren auch in menschlichem Blut nachzuweisen. Als dies gelang, haben wir unsere Ergebnisse sofort publiziert.»
Von Neugierde gepackt, testeten die Forschenden, wie sich Memantin auf Blutproben mit Krankheiten des roten Blutfarbstoffes Hämoglobin auswirkt. Darunter solche von Patienten mit Sichelzellanämie. Und siehe da: Mit Chemie oder Hitze «gestresste» Blutzellen von Patienten sichelten bei Zugabe von Memantin deutlich weniger. «Wir realisierten: Wenn das, was wir da unter dem Mikroskop sahen, auch im menschlichen Körper funktioniert, könnte man mit Memantin womöglich vielen Sichelzell-Betroffenen helfen», erinnert sich Max Gassmann.
Schmerzhafte Krisen
Da die Sichelzellanämie autosomal-rezessiv vererbt wird, erkrankt nur, wer im Erbgut beide Hämoglobin-Gene der homologen Chromosomen verändert hat. Wer hingegen eine mutierte Genkopie und eine «normale» besitzt, erkrankt selber nicht, kann die Genveränderung aber an seine Kinder weitervererben.
Homozygote Genträger leiden unter äusserst schmerzhaften, sogenannten hämolytischen Sichelzellkrisen, in denen sich ihr Blut quasi zersetzt. Ausgelöst werden diese Krisen durch körperliche Anstrengung, durch Infektionen oder psychische Belastung. Das Anschwellen der Hand- und Fussgelenke ist ein typisches Symptom bei Babys, wenn verklumpte Sichelzellen feinste Kapillaren verstopfen und sich die Gefässe vergrössern. Dadurch können Herzfehler entstehen und andere Organe wie das Gehirn, die Nieren oder die Milz Schaden nehmen. Schon jungen Menschen drohen als Folge davon Schlaganfälle, Herzinfarkte und Multiorganversagen.
Die Behandlung der Krankheit beschränkt sich auf die Linderung der Symptome mit Morphium, Entzündungshemmern, Bluttransfusionen sowie dem vorbeugenden Medikament Hydroxyurea, das die Sauerstoff-Ladekapazität der Blutkörperchen verbessert, aber häufig Nebenwirkungen auslöst. Nur eine sogenannt allogene Stammzelltransplantation kann zu einer Heilung führen. Diese extrem teure Intervention ist jedoch mit einem hohen Risiko verbunden. Häufig fehlt auch ein passender Spender.
Memantin wirkt
Vor einem Jahr haben Max Gassmann, die Biophysikerin und Physiologin Anna Bogdanova sowie der Hämatologe Jeroen Goede eine erste Patientenstudie zu Memantin durchgeführt. Vier Erwachsene mit Sichelzellenanämie haben an dieser einjährigen Untersuchung teilgenommen. J. ist einer von ihnen.
«Unser Ziel war es, die vorbeugende Wirkung von Memantin bei der Sichelzellanämie und auch dessen Verträglichkeit festzustellen», erklärt Max Gassmann. Beides hat sich bestätigt: Die Probanden haben das Medikament gut vertragen und hatten während der zwölf Monate, in denen sie täglich Memantin einnahmen, gute Blutwerte mit weniger Sichel-Blutkörperchen als zuvor; sie mussten kaum noch stationär ins Spital und benötigten weniger Bluttransfusionen. Nachdem das Medikament abgesetzt wurde, verschwanden diese positiven Effekte. Auch das spricht für seine schützende Wirkung.
Pharmaindustrie macht nicht mit
Memantin ist als Anti-Alzheimermedikament bereits seit über fünfzehn Jahren auf dem Markt. «Eine ideale Voraussetzung», findet Gassmann, «denn wir wissen aus den Erfahrungsberichten, dass das Mittel gut verträglich ist und kaum Nebenwirkungen zeigt. Zudem ist es äusserst günstig in der Produktion und einfach zu lagern und zu transportieren.» Nachteilig sei hingegen der längst abgelaufene Patentschutz des Präparats: Max Gassmann konnte kein Pharmaunternehmen oder andere Investoren für eine Kooperation für die nächste – kostenintensive – Hürde gewinnen, die so genannte klinische Phase IIa/b-Studie. In dieser müssen Wirkung, Sicherheit sowie die ideale Dosierung des Medikaments anhand einer grösseren Anzahl Patienten getestet werden.
Doch die drei Forschenden haben sich durch das Desinteresse der Pharmaindustrie nicht entmutigen lassen und lancierten die Studie kurzerhand selbst. «Als junger Wissenschaftler hätte ich womöglich zuerst die biochemischen Mechanismen, die in den roten Blutkörperchen ablaufen, genauer erforschen wollen. Heute setze ich die Prioritäten anders. Und ich bin froh um diese Freiheit», sagt Max Gassmann.
«Jährlich werden weltweit 300'000 Kinder geboren, die an Sichelzellanämie leiden», mahnt der Forscher. Diese Kinder könne man auf unkomplizierte Art und Weise mit Memantin vor den lebensbedrohlichen und schmerzhaften Folgen ihrer Genkrankheit schützen. «Wenn die Phase IIa/b-Studie unsere Hoffnungen bestätigt, werden Ärztinnen und Ärzte rund um den Globus ihren Sichelzellenanämiepatienten sofort Memantin verschreiben», ist Gassmann überzeugt.
Gemeinsam mit der UZH Foundation (siehe Kasten) sucht der Physiologe derzeit Geldgeber für die bereits aufgegleiste Studie. Max Gassmanns Vision: Bis im Jahr 2050 mit einer kleinen Pille pro Tag in Afrika, Europa und Nordamerika 7,5 bis 15 Millionen Menschenleben retten.